Интересное сегодня
Избегающе-дистанцированный тип привязанности: признаки и пут...
Что такое избегающе-дистанцированный тип привязанности? Избегающе-дистанцированный тип привязанности...
Сексуальное поведение мужчин с сексуальными меньшинствами в ...
Исследование сексуального поведения мужчин с сексуальными меньшинствами в отношениях Сексу...
Строение мозга: нейроанатомия, функции и значение в нейронау...
Мозг: структура и функции в нейронауке Мозг — центральный объект изучения нейронауки, отвечающий за ...
Как активация мышц лица влияет на распознавание эмоций: иссл...
Введение Согласно теориям воплощённого познания, распознавание эмоций и аффективные суждения зависят...
Как снизить профессиональное выгорание у медсестер: роль лид...
ВведениеВ современную эпоху организации сталкиваются с различными вызовами, такими как глобализация,...
Польза кардиореспираторной выносливости для когнитивных функ...
Введение В современных обществах растет озабоченность по поводу недостаточной физической акти...
Введение и актуальность проблемы
Сахарный диабет (СД) — хроническое заболевание, характеризующееся гипергликемией (повышенным уровнем глюкозы в крови), возникающей в результате дефектов секреции инсулина, действия инсулина или обоих факторов. Это глобальная проблема общественного здравоохранения, затрагивающая миллионы людей во всем мире. Среди различных типов диабета сахарный диабет 2 типа (СД2) является наиболее распространенным, на его долю приходится примерно 90% всех случаев диабета. Распространенность СД2 тесно связана с увеличением prevalence ожирения, малоподвижным образом жизни, старением населения и другими способствующими факторами.
Более трети населения Саудовской Аравии страдает диабетом, причем распространенность среди женщин (42%) выше, чем среди мужчин (37,2%). Эффективное управление СД2 включает многогранный подход, который включает модификацию образа жизни, фармакотерапию, регулярный мониторинг и обучение пациентов. Приверженность к медикаментозной терапии играет crucial роль в достижении оптимального гликемического контроля и снижении риска осложнений, связанных с диабетом.
Приверженность к назначенным medications определяется как степень, в которой пациенты принимают свои лекарства в соответствии с предписаниями медицинских работников с точки зрения дозировки, частоты и продолжительности.
Однако, несмотря на наличие эффективных антидиабетических препаратов и комплексных руководств по ведению, неприверженность режиму medication остается серьезной проблемой в помощи при диабете. Неприверженность к medication может проявляться в различных формах, включая пропущенные дозы, нерегулярный график приема, преждевременное прекращение приема medications и несоблюдение предписанных изменений образа жизни.
Последствия неприверженности к лечению
Последствия неприверженности к антидиабетическим препаратам являются далеко идущими и могут привести к:
- Субоптимальному гликемическому контролю
- Повышенному риску острых осложнений, таких как гипергликемия и диабетический кетоацидоз
- Прогрессированию осложнений, связанных с диабетом (например, сердечно-сосудистые заболевания, нефропатия, ретинопатия)
- Снижению качества жизни
- Увеличению затрат на здравоохранение
- Повышенным показателям смертности
Факторы, влияющие на приверженность к лечению
На неприверженность к medication среди пациентов с СД2 влияют несколько факторов, охватывающих связанные с пациентом, системой здравоохранения и medication аспекты.
Факторы, связанные с пациентом
Включают социодемографические и lifestyle характеристики (например, возраст, пол, образование, socioeconomic статус, диета, физические упражнения), а также психологические аспекты, такие как депрессия, тревога и distress, связанный с диабетом. Важно, что поведение приверженности формируется восприятием, убеждениями и мотивациями пациентов, которые хорошо объясняются established поведенческими теориями.
Модель убеждений в отношении здоровья (Health Belief Model - HBM) предполагает, что приверженность к medication зависит от воспринимаемой восприимчивости к complications, воспринимаемой серьезности состояния, воспринимаемых benefits приверженности и воспринимаемых barriers. Точно так же Теория запланированного поведения (Theory of Planned Behavior - TPB) подчеркивает роль намерения, attitudes, субъективных norms и воспринимаемого behavioral контроля в прогнозировании приверженности.
Факторы, связанные с системой здравоохранения
Включают доступ к услугам здравоохранения, преемственность помощи, общение с медицинскими работниками, наличие ресурсов и программ поддержки, а также отношения между медицинским работником и пациентом.
Факторы, связанные с medication
Включают сложность режима, побочные эффекты, стоимость medications, убеждения о medications, удобство и воспринимаемую необходимость medications.
Роль медицинского сопровождения (Health Coaching)
В последние годы растет признание роли медицинского сопровождения (health coaching) в улучшении приверженности к medication и outcomes управления диабетом. Медицинское сопровождение предполагает patient-centered подход, который focuses на повышении знаний, навыков, самоуправления behaviors, мотивации и уверенности пациентов в управлении своими заболеваниями.
Медицинские coaches — это обученные медицинские работники, обычно медсестры или работники allied health, которые предоставляют patient-centered руководство по управлению хроническими состояниями, такими как СД2. Медицинские coaches работают совместно с пациентами, чтобы ставить реалистичные цели, разрабатывать планы действий, устранять barriers к приверженности через motivational поддержку, monitor прогресс, предоставлять образование по приверженности к medication и self-monitoring, а также способствовать изменению поведения. Медицинские coaches также способствуют общению между пациентами и медицинскими работниками для улучшения управления диабетом.
Цели и методы исследования
Мы aimed оценить степень приверженности к medications среди пациентов с СД2, наблюдающихся у медицинских coaches в центрах первичной медико-санитарной помощи (ПМСП) в Мекке, и определить связанные факторы, способствующие неприверженности к medication.
Дизайн исследования
Поперечное исследование (cross-sectional study) было проведено в городе Мекка, specifically в центрах ПМСП, в которых пациенты с СД2 получали follow-up помощь от медицинских coaches.
Популяция и критерии включения
Целевой population были взрослые пациенты с СД2 в возрасте 18 лет и старше, проживающие в Мекке, независимо от их пола или национальности, которые actively участвовали в программах медицинского сопровождения в центрах ПМСП в Мекке.
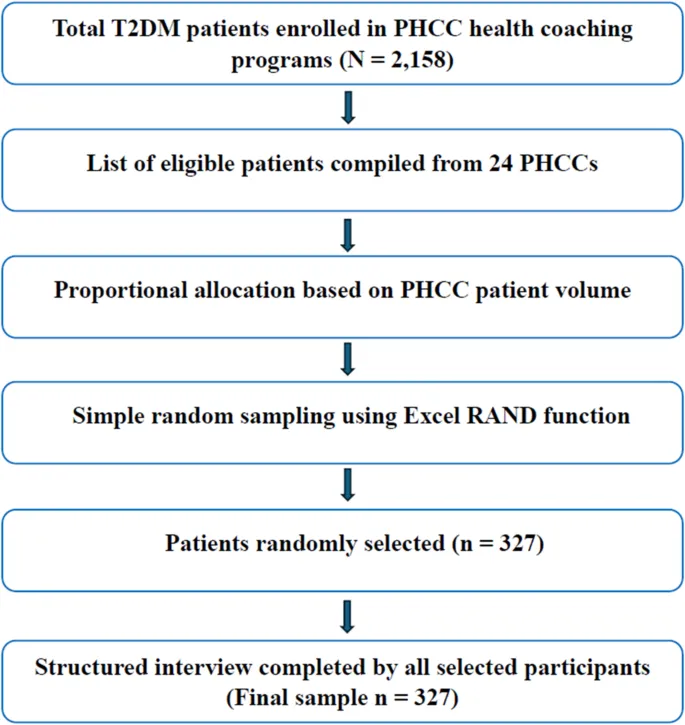
Выборка и размер sample
Исследование проводилось с декабря 2023 года по май 2024 года, в течение которого был достигнут целевой размер sample. Общее количество подходящих пациентов с СД2, enrolled в программы медицинского сопровождения в 24 центрах ПМСП в Мекке в течение периода исследования, составило 2158. Минимально required размер sample (n = 327) был рассчитан с использованием калькулятора размера sample Raosoft, based на 95% confidence interval, 5% margin ошибки, standard отклонении 1,96 и expected распределении response 50%.
Методы и инструмент исследования
В ходе multiple посещений всех центров ПМСП в Мекке researchers связались с 1–3 медицинскими coaches в каждом центре. В общей сложности 38 из 82 медицинских coaches (46,3%) участвовали в исследовании. Каждый медицинский coach был responsible за close follow-up примерно 15–30 patients с диабетом. Данные были собраны с использованием structured interviews, проводимых этими trained медицинскими coaches, которых briefly проинформировали о цели исследования.
Разработка и структура опросника
Опросник был developed на основе extensive обзора существующей литературы о приверженности к medication среди пациентов с СД2, а также консультаций с experts в области помощи при диабете и общественного здравоохранения. Несколько validated инструментов и ранее опубликованных исследований guided отбор relevant items. Опросник состоял из 24 items, разделенных на три основные domains: (a) социодемографические данные, (b) Шкала приверженности к medication Мориски, Грина и Ливайна (MMAS4) и (c) факторы, связанные с неприверженностью к medications.
Ключевые результаты исследования
Из 327 participants большинство (62,1%) были в возрасте 31–50 лет, 32,1% были старше 50 лет и 5,8% были в возрасте 18–30 лет. Более половины participants (57,8%) были женщинами, 42,2% — мужчинами. Большинство participants были saudis (90,5%), состояли в браке (78,6%) и имели university или postgraduate образование (50,5%). Более половины participants (57,5%) были employed, 21,1% были retiree и 21,4% были unemployed. Что касается воспринимаемой семейной поддержки, 62,1% participants сообщили о good поддержке приверженности к medication, в то время как 37,9% сообщили о poor поддержке.
Уровни приверженности к treatment
Общий уровень приверженности к medication среди participants показал, что 29,4% имели high приверженность, 36,1% имели intermediate приверженность и 34,6% имели low приверженность к своим антидиабетическим medications. Анализ MMAS4 по items показал, что 45,0% participants reported забывать принимать medication, 31,8% были careless в приеме medication, 27,8% прекращали прием medication, когда чувствовали себя better, и 19,0% прекращали прием medication, когда чувствовали себя worse.
Влияние семейной поддержки
Семейная поддержка оказалась significantly связанной с приверженностью к medication (p = 0,001). Participants с good семейной поддержкой имели значительно более high rates высокой приверженности (38,8%) по сравнению с теми, у кого была poor поддержка (13,6%). Напротив, participants с poor поддержкой имели значительно более high rates низкой приверженности (50,4%) по сравнению с теми, у кого была good поддержка (25,7%).
Влияние психологических факторов
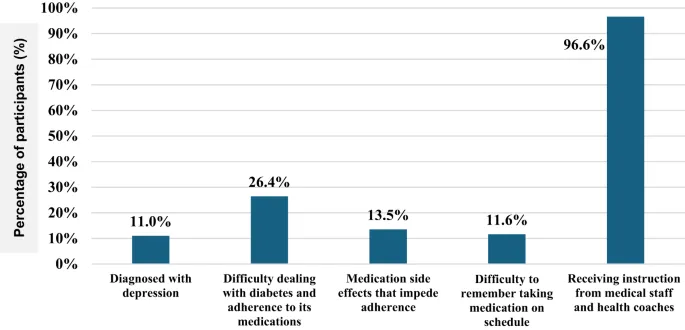
Участники, которые reported трудности с dealing с диабетом, имели значительно более low rates высокой приверженности (15,82%) и более high rates низкой приверженности (55%) по сравнению с теми, у кого не было этих трудностей (p < 0,001). Аналогичным образом, те, кто испытывал побочные эффекты medication, также демонстрировали significantly сниженную приверженность (p = 0,001).
Обсуждение результатов
Это исследование provides valuable insights into приверженность к medication среди пациентов с СД2, получающих медицинское сопровождение в центрах ПМСП в Мекке. Общая приверженность к medication среди participants показала, что примерно треть (34,6%) имела low приверженность, что highlights сохраняющуюся проблему неприверженности в этой population, несмотря на поддержку медицинского сопровождения.
Одним из key findings была significant связь между семейной поддержкой и приверженностью к medication. Participants, которые reported good семейную поддержку, имели значительно более high уровни приверженности по сравнению с теми, у кого была poor поддержка. Это открытие подчеркивает crucial роль семейного окружения в influencing поведения приверженности среди пациентов с СД2. Семья может предоставлять emotional поддержку, напоминания о приеме medication, assistance в управлении regimen и encouragement для соблюдения treatment, все из которых способствуют improved приверженности.
Выводы и рекомендации
Это исследование highlights key факторы, influencing приверженность к medication среди пациентов с СД2 в условиях ПМСП, particularly роль семейной поддержки, психологических barriers и побочных эффектов medication. Poor семейная поддержка была significantly связана с более high неприверженностью, highlighting необходимость structured, family-centered консультирования и стратегий вовлечения как части программ обучения диабету.
Пациенты, которые reported трудности с coping с диабетом и те, кто испытывал psychological distress, especially депрессию, демонстрировали lower уровни приверженности. Эти findings поддерживают интеграцию услуг mental health в помощь при диабете, включая когнитивно-поведенческую терапию, мотивационное интервьюирование, routine psychological скрининг и группы peer поддержки. Кроме того, побочные эффекты medication представляли major challenge, требуя personalized корректировок treatment, regular пересмотров medication и обучения пациентов.
Внедрение этих targeted interventions в рамках модели медицинского coach в условиях ПМСП может enhance приверженность к medication, улучшить long-term гликемический контроль и reduce complications. Будущие исследования должны validate эти стратегии через longitudinal и interventional исследования в различных geographic и clinical контекстах.